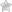Аутоиммунные заболевания относятся к одним из самых тяжелых в плане лечения. Это связано с реакцией организма на собственные клетки, которая приводит к их разрушению. Аналогичное происходит и при ревматоидном полиартрите, затрагивающем соединительную и хрящевую ткань.
Причины заболевания
Ревматоидный полиартрит представляет собой воспаление в суставных тканях, затрагивающее внешнюю оболочку суставной капсулы. Заболевание развивается очень медленно и незаметно. Симптоматика обычно проявляется на стадиях, когда соединительные ткани сильно поражены, и лечение затруднено.
Затрагивает ревматический полиартрит преимущественно суставы конечностей, причем несколько сразу. Крупные сочленения поражаются редко. Кроме того, заболевание дает осложнения и на другие органы:
- почки;
- печень;
- нервную систему;
- сердце;
- кожные покровы;
- легкие.
Это связано с нарушениями в соединительной ткани, которые «отдаются» по всему организму. Ревматоидный полиартрит чаще поражает людей, перешагнувших 40-летний рубеж, но могут встречаться случаи более молодого возраста, и даже детей (ювенальный полиартрит).
Главным элементом атаки при ревматоидном полиартрите становятся суставы
Опасность заболевания заключается в сложности ранней постановки диагноза и высоком проценте инвалидизации, более 70 процентов заболевших через несколько лет теряют способность движения в пораженных суставах. Причины развития заболевания до конца не выяснены. Среди основных:
- генетическая предрасположенность;
- инфекционное поражение тканей;
- гормональный сбой в организме.
Согласно первой теории, у человека присутствует антиген, запускающий специфические антитела, которые, соединяясь с белками крови, вызывают воспаление в синовиальной оболочке суставов. В пользу этой версии говорит наличие патологии у ближайших родственников. При наличии заболевания у кого-то из родных, риск развития данной формы ревматизма сильно возрастает.
Вторая версия свидетельствует о перенесении человеком инфекционного заболевания, такого как грипп или ОРЗ. Особенно опасными считаются краснуха, герпес и другие инфекции, наносящие вред иммунной системе. В пользу данной теории говорит тот факт, что у значительной части страдающих ревматоидным полиартритом были обнаружены стрептококки в лимфатических узлах.
Гормональные сбои способны привести к нарушениям в работе иммунной системы, в том числе развитию ревматизма. В подтверждение этой версии говорит тот факт, что женщины болеют почти в два раза чаще мужчин, а в районах с неблагоприятной экологической обстановкой данная патология встречается чаще.
Кроме того, ученые полагают, что спровоцировать реакцию иммунной системы могут следующие факторы:
- переохлаждения;
- хирургическое вмешательство;
- воздействие ультрафиолета;
- наличие аллергии;
- прием некоторых медицинских препаратов;
- сильное эмоциональное напряжение, стрессы и другие.
Разновидности и стадии
Ревматический полиартрит подразделяют по клинико-иммунологической характеристике на два типа: серопозитивный и серонегативный. Первый определяется по наличию в крови ревматоидных вирусов. В данном случае хроническая форма отличается выработкой повышенного числа антител, начинающих бороться с клетками хрящей и связок.
Это приводит к развитию воспалений в местах, содержащий большое количество коллагена. Во время биохимических исследований видно изменение состава крови и появление в ней ревматоидного индекса. Серонегативный полиартрит называется так из-за отсутствия в крови ревматоидного индекса, что затрудняет его диагностику. Механизм развития тот же, а вот симптоматика несколько отличается.
По числу суставов, которые подвержены поражению:
- моноартрит (поражен 1 сустав);
- олигоартрит (поражено 2–3 сустава);
- полиартрит (поражено одновременно всех суставов).
По течению болезни: малопрогрессирующий и быстро прогрессирующий. Различают ревматоидный полиартрит и по стадиям. Первая, на которой процесс только начинается, симптомов практически нет, единственным проявлением воспаления становится отечность суставов кистей рук или стопы. При тщательной диагностике можно обнаружить истончение костей, изменения в суставах и поражения мышечной ткани.
Вторая стадия приводит к образованию эрозии на костной ткани вокруг суставов, они увеличиваются, а вокруг появляются отеки. При этом мышцы постепенно атрофируются и на них развиваются ревматоидные узелки. Третья стадия характеризуется деформацией суставов и нарушением их двигательной функции. Мягкие ткани начинают утолщаться, а конечности изменяют внешний вид.
Четвертая стадия – последняя, на ней в суставе прекращается движение, происходит поражение внутренних органов, в результате чего пациент становится инвалидом, часто не способным подняться с кровати.
Во время диагностики врач проводит осмотр пациента
Симптомы и диагностика
Как было отмечено, заболевание сложно диагностировать на ранних стадиях, поскольку до определенного момента нет никаких явных признаков. К тому же заболевание может иметь острый характер, после чего наступает период ремиссии, длящийся несколько месяцев.
При внимательном отношении к своему здоровью можно заметить несколько признаков:
- общая слабость;
- беспричинное повышение температуры;
- потеря веса;
- постоянная усталость;
- воспаление лимфатических узлов;
- боль в мышцах, особенно по ночам;
- чрезмерная потливость на отдельных участках.
Подобная симптоматика может стать причиной для похода к врачу и ранней диагностики. В дальнейшем в процессе развития появляются характерные симптомы ревматоидного полиартрита:
- боль в суставах, особенно сильная вечером и утром;
- развивающаяся деформация суставов, периодически случающиеся подвывихи;
- скованность по утрам, проходящая после гимнастики;
- появление ревматоидных узелков на больных суставах;
- утолщение пальцев в местах сгиба и на ногтевых пластинках;
- необычное положение и уродливость пальцев на ногах или руках;
- распространение болезненности на крупные суставы.
Для периодов обострения артрита характерно повышение температуры тела, одышка, потеря аппетита, потеря веса, снижение настроения, слабость и недомогание. Параллельно заболевание может затрагивать соседние ткани, в результате чего развиваются бурситы, тендосинивиты и прочие патологии.
Правильно поставить диагноз ревматоидный полиартрит может только врач после проведения необходимых обследований. В первую очередь специалист проводит осмотр пациента и опрос о его состоянии. Затем назначает анализы: общее исследование крови, биохимической исследование крови, определение ревматоидного фактора в крови, исследование мочи, исследование синовиальной жидкости.
По состоянию крови можно говорить о наличии воспалительных процессов в организме, а в случае серопозитивного артрита будет проявление ревматоидный фактор, что позволит быстрее поставить диагноз. Кроме биохимических, используются инструментальные методы, позволяющие «рассмотреть» пораженные суставы и оценить уровень разрушения.
Среди инструментальных методик наиболее информативными являются:
- рентген;
- МРТ;
- КТ;
- УЗИ.
Лечение ревматоидного полиартрита
Лечащий врач после проведения обследования и выяснения стадии заболеваний, назначает соответствующую терапию. Лечение включает в себя три направления: прием медикаментов, физиотерапия, диета. Причем все методики работают в комплексе, только тогда можно добиться положительного результата.
Прием медикаментов
Лекарственные средства назначаются исходя из предполагаемой причины заболевания. Основные лекарства, применяемые при этом:
- Обезболивающие средства, помогающие снять боль в особенно острые периоды и облегчающие состояние пациента;
- Иммуноглобулины тормозят аутоиммунную реакцию организма, выводя чужеродные вещества;
- Глюкокортикостероиды, останавливающие воспалительные процессы и подавляющие синтез кортизола, гормона, активизирующего иммунную реакцию;
- Сульфаниламиды, обладающие антибактериальными свойствами и предотвращающие развитие бактерий на воспаленных оболочках суставов;
- Противовоспалительные препараты, сокращающие воспаление и тем самым останавливающие процесс разрушения суставов;
- Иммунодепрессанты, подавляющие работу иммунной системы и ее неправильную реакцию;
- Соли золота, проявляющие хорошую результативность во время лечения инфекционных заболеваний;
- Антималярийные средства, тоже негативно влияющие на воспалительный процесс.
Все препараты должны быть прописаны врачом и употребляться строго по инструкции.
Лекарственные препараты – главное средство для устранения воспалительных процессов. Они используются как в лечении, так и в профилактических мероприятиях
Физиотерапия
Этот способ играет значительную роль в борьбе с заболеванием. Методы физиотерапии позволяют улучшить кровообращение тканей, замедлить процессы разрушения, характерные для классической формы. Среди наиболее востребованных:
- Лазеротерапия, позволяющая корректировать ткани суставов;
- Электрофорез;
- мануальная терапия и массаж, предотвращающие атрофию мышц;
- Плазмоферез, оказывающий положительное действие на иммунную систему;
- Ультразвуковое воздействие, затрагивающее глубокие ткани;
- Криотерапия, помогающая снять боль от воспаления;
- Лечебная физкультура, восстанавливающая подвижность суставов;
- Бальнеотерапия, снимающая боль и воспаление;
- Санаторно-курортное лечение.
Методы физиотерапии применяются не только на стадии лечения, но и в дальнейшем для поддержания суставов в здоровом состоянии. Могут они применяться и в качестве профилактических средств, например, ЛФК (лечебная физкультура) или санаторно-курортное лечение. Они в целом укрепляют иммунитет, улучшают работу суставов и помогают поддерживать их здоровыми.
Диета
Лечебное питание выступает одним из основных методов борьбы с болезнью и применяется вместе с приемом медикаментов и физиотерапией. Смысл диеты – устранить продукты, вызывающие раздражение пищеварительной системы и влияющие на иммунную реакцию организма.
Больному запрещается употреблять жаренные, маринованные, консервированные и соленые продукты, жирное мясо, полуфабрикаты из мяса и рыбы, колбасы и копчености, различные соусы. сдобную выпечку и прочее. Основу меню должны составлять:
- Овощные супы.
- Морская и речная нежирная рыба.
- Кисломолочные продукты.
- Нежирное мясо: курица, индюшатина, кролик, телятина.
- Растительные масла.
- Овощи и фрукты в свежем и переработанном виде.
- Компоты, морсы и свежевыжатые соки.
- Минеральная вода.
Пища должна быть теплой, употребляться 5–7 раз в день небольшими порциями. Напитки, содержащие алкоголь, исключаются.
Народные средства
Применение народных средств возможно после согласования с врачом, поскольку неправильное лечение способно ускорить процессы разрушения и быстрее привести пациента к инвалидности. В то же время правильное применение компрессов и отваров способно улучшить состояние больного и быстрее справиться с заболеванием. Народная медицина рекомендует следующее.
Мази
Их готовят на основе растительных компонентов. Например, горчичная. Для ее изготовления смешивают сухую горчицу с солью в пропорции 1:1 и заливают керосином до получения вязкой массы, которую и накладывают на пораженные суставы.
Маска на основе пихтового масла готовится из 200 грамм свиного жира, к которому добавляют столовую ложку морской соли и около 30 миллилитров пихтового масла. Смесь доводится до однородной консистенции и применяется как мазь.
Компрессы
Готовятся из различных компонентов и накладываются на больные суставы под повязку:
- из сырой картошки, натертой на терке и слегка облитой горячей водой. ее теплую кладут на больной сустав, закрывают хлопковой тканью и оставляют минут на 20;
- из черной редьки, от корнеплода потребуется сок (2 стакана), к которому добавляется неполный стакан меда, 0,5 стакана водки и столовая ложка соли. Все перемешивается, используется аналогично первому рецепту;
- из цветков зверобоя. 3 столовых ложки растения заливается половиной стакана оливкового масла и доводится до кипения. Применять, когда смесь достигнет комнатной температуры;
- из уксуса. Для его приготовления нужно в половине литра воды разбавить столовую ложку 9-процентного уксуса, затем смочить в нем ткань и наложить на пораженное место.
Ванна с травами позволяет снять симптомы и улучшить состояние суставов
Питье
Из лаврового листа. Столовую ложку измельченного лаврового листа заливают кипятком и нагревают еще около 10 минут. Оставить на сутки, а затем процедить и принимать по трети стакана 3 раза в день перед едой. Из яблок. Измельчить на крупной терке яблоко, залить стаканом кипятка и оставить на 2 часа. Процедить и пить по стакану 3 раза в день перед едой.
Из травяного сбора. Для его приготовления берется кора белой ивы, цветки бузины, листья березы в равных пропорциях, три чайные ложки смеси заливаются стаканом кипятка и оставляются на полчаса. После чего напиток можно пить также перед едой.
Ревматоидный полиартрит – тяжелое заболевание, опасное скрытым течением и невозможностью дать точный прогноз. Исход болезни во многом зависит от пациента, его желания и готовности выполнять рекомендации врача, стремясь к полному излечению.
Частые вопросы
Какие симптомы характерны для ревматоидного полиартрита?
Ревматоидный полиартрит проявляется болями и отечностью в суставах, утренней скованностью, усталостью, общим недомоганием, а также может привести к деформации суставов.
Каковы основные методы лечения ревматоидного полиартрита?
Основные методы лечения ревматоидного полиартрита включают применение противовоспалительных препаратов, гормональных препаратов, иммунодепрессантов, физиотерапию, а также в некоторых случаях может потребоваться хирургическое вмешательство.
Полезные советы
СОВЕТ №1
Обратитесь к ревматологу для получения профессиональной консультации и назначения соответствующего лечения. Ревматоидный полиартрит требует комплексного подхода, и только специалист сможет предложить наиболее эффективные методы лечения.
СОВЕТ №2
Поддерживайте активный образ жизни, включая физические упражнения, которые помогут поддерживать гибкость и силу суставов. Регулярные занятия физической терапией могут помочь улучшить состояние суставов и снизить болевые ощущения.
СОВЕТ №3
Следите за своим питанием, уделяйте внимание здоровому питанию, богатому омега-3 жирными кислотами, фруктами, овощами и орехами. Это может помочь снизить воспаление в организме и улучшить общее самочувствие.