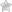Переломы ладьевидной кости относятся к костным повреждениям среднего отдела стопы. По статистическим данным, они составляют около 2.5% всех повреждений костей ступни.
Стопа — это достаточно сложная в анатомическом плане костная структура, которая состоит из множества взаимосвязанных между собой структурных элементов.
Все они выполняют единую и очень важную функцию – опоры. При этом виде перелома человек лишается возможности активно передвигаться.
Причины
- Прямая травма. Падение тяжелого предмета на стопу. При этом виде травматического повреждения редко ломается только ладьевидная кость, как правило, в процессе задействованы кубовидная и клиновидная кости;
- Непрямая травма. Этот вид перелома происходит при сильном и насильственном сгибании стопы в области подошвенной части стопы, в результате чего ладьевидная кость оказывается сильно зажатой между головкой таранной кости и частями клиновидных костей. При таком сильном механическом сдавливании происходит два вида перелома: В одном случае от ладьевидной кости отрывается небольшой костный край тыльной поверхности, а в другом — происходит отрыв кости в области ее бугристости на нижнемедиальной поверхности;
- ДТП. Перелом происходит в результате компрессии костей стопы;
- Усталостные переломы. Этот вид повреждения кости наблюдается у профессиональных спортсменов, чаще всего у гимнастов и работников балета.При интенсивной физической нагрузке на протяжении длительного периода времени происходит патологический процесс перестройки структурной части в кости, который может длиться 1-1.5 года. В последние несколько лет отмечается рост этой костной патологии у спортсменов, занимающихся такими игровыми видами спорта, как футбол и баскетбол. Спровоцировать усталостные переломы может также ранняя нагрузка на стопу после лечения.
Если у человека происходит перелом ладьевидной кости, он часто сопровождается смещением ее фрагментов по плоскости и по оси, например, вывихом осколка кости к тыльной стороне или к тылу и вовнутрь.
У профессиональных спортсменов-легкоатлетов может произойти отрыв фрагмента в области бугристости ладьевидной кости, а именно в том месте, где происходит прикрепление большеберцовой мышцы. Такая травма происходит в момент нескоординированного и сильного сокращения большеберцовой кости.
Врачи отмечают, что перелом ладьевидной кости является одной из наиболее распространенных травм запястья, особенно среди спортсменов и людей, занимающихся активными видами деятельности. Основными симптомами являются боль, отек и ограничение подвижности в области запястья. Важно отметить, что ранняя диагностика и правильное лечение играют ключевую роль в восстановлении функции руки. Специалисты рекомендуют проводить рентгенографию для подтверждения диагноза, так как этот перелом может быть трудно выявить на первых этапах. В большинстве случаев лечение включает иммобилизацию с помощью гипса, однако в более сложных случаях может потребоваться хирургическое вмешательство. Врачи подчеркивают, что реабилитация после перелома также важна, так как она помогает восстановить силу и подвижность, что особенно актуально для активных людей.

Симптомы
- При осмотре стопы у пострадавшего наблюдается отек и боль в области повреждения кости;
- Над областью поврежденной кости можно увидеть ограниченный отек мягких тканей;
- В некоторых случаях отек может распространяться вплоть до голеностопного сустава;
- Если в результате перелома у пациента произошел вывих фрагмента ладьевидной кости к тыльной стороне стопы, в области припухлости пальпируется костный выступ;
- Пострадавший не может ходить и опираться на поврежденную ногу полностью. В этом случае он наступает только на пятку;
- Больной по просьбе врача не может сделать активные движения стопой вверх и вниз, а также в правую и левую стороны;
- Любая осевая нагрузка в области 1,2 и 3 плюсневых костей стопы вызывает у пострадавшего выраженный болевой синдром, который передается на ладьевидную кость;
- Если у пострадавшего произошел изолированный отрыв осколка в области бугристости ладьевидной кости, то боль передается на нижнемедиальную поверхность ладьевидной кости. В этом же месте локализуется и отек мягких тканей.
Диагностика
Диагноз ставится на основании анамнеза (факт травмы), жалоб пострадавшего, объективного осмотра больного и рентгенологического обследования. В самых сложных случаях пациенту делают КТ, ЯМТ, сцинтиографию.
Перелом ладьевидной кости часто вызывает много вопросов и опасений у пациентов. Многие отмечают, что первоначальные симптомы могут быть неочевидными: боль в запястье, отек и ограничение движений. Некоторые люди делятся опытом, что при неправильной диагностике и лечении последствия могут быть серьезными, вплоть до хронической боли и потери функции руки. Важно отметить, что ранняя диагностика и правильное лечение играют ключевую роль в восстановлении. Многие пациенты рекомендуют обращаться к специалистам, которые могут провести необходимые исследования, такие как рентген или МРТ. Восстановление может занять время, и некоторые отмечают, что физиотерапия помогает вернуть подвижность и силу. Общий совет — не игнорировать симптомы и следовать рекомендациям врачей, чтобы избежать осложнений в будущем.

Рентгенологические признаки:
- При компрессионном переломе на рентгеновском снимке видна клиновидная деформация в области ладьевидной кости;
- Наблюдается уплотнение тени ладьевидной кости в результате сдавления ее костных балок.
- Эти признаки в виде рельефа выступают на боковом снимке.
Дифференциальная диагностика
Врач-травматолог при поступлении больного с подозрением на повреждение ладьевидной кости должен проводить дифференциальную диагностику между отрывом бугристости ладьевидной кости и врожденной наружной ладьевидной костью. Этот вариант нормы появляется в том случае, если отдельное ядро окостенения не сливается с основной костной массой ладьевидной кости. Некоторые врачи принимают эту дополнительную кость за отколовшийся костный фрагмент. Более точно поставить диагноз в этом случае поможет только рентгенография обеих стоп пострадавшего. Врожденные добавочные кости бывают у пациентов, как правило, на обеих ногах.
Лечение
Если у пострадавшего произошел перелом ладьевидной кости, но в результате травмы смещения отломков не произошло, врач-травматолог накладывает ему циркулярную повязку из гипса. Обязательным условием наложения этого вида иммобилизующей повязки является моделирование нижнего свода стопы. При наложении гипсового «сапожка» врач-травматолог устанавливает металлический супинатор с целью профилактики уплощения свода травмированной стопы.
В более сложных случаях, когда у больного произошло смещение отломков, необходимо сделать репозицию. Эта манипуляция проводится под наркозом или под внутрикостным обезболиванием. При репозиции фрагментов кости пациент находится на кушетке, нога его немного согнута в коленном суставе, а поврежденная стопа находится на горизонтальной поверхности. В манипуляции сопоставления отломков участвует два врача-травматолога. Один врач держит больного за пятку, а другой тянет стопу за пальцы.
У некоторых пациентов в результате травмы происходит перелом и вывих ладьевидной кости. В этом случае применяется специальный аппарат — конструкция Черкес-Заде. Врач одну спицу проводит через пяточную кость, а другую вставляет через головки плюсневых костей. Эта операция делается больному под общим наркозом.
Не всегда врач-травматолог может отрепонировать отломки и удержать их в правильном положении, тогда применяется открытое вправление. Больной ходит с гипсовой повязкой не менее 1-1.5 месяца. В процессе лечения больному делаются контрольные рентгеновские снимки.
При многооскольчатых переломах ладьевидной кости не всегда удается в ходе операции собрать все фрагменты и удержать их вместе, поэтому в этом случае используется частичная резекция кости и заполнение полости костным трансплантатом. Современная травматология использует для этих целей как искусственные материалы, так и части большеберцовой кости.
Очень важна своевременная диагностика и лечение перелома ладьевидной кости.
Всегда необходимо помнить, что все кости ступни тесно взаимосвязаны друг другом и нарушение анатомической целостности одной кости ведет к дисфункции всех остальных костных структур.
Удалять полностью ладьевидную кость не рекомендуется даже при очень сильных ее повреждениях, потому что это может привести к непоправимым последствиям в виде искривления и сильной деформации стопы.
Последствия
- Хромота;
- Хронический болевой синдром в области стопы;
- Плоскостопие;
- Уплощение подошвы;
- Вальгусное искривление переднего отдела стопы;
- Укорочение стопы (как результат оперативного вмешательства);
- Потеря трудоспособности вплоть до инвалидности.
Реабилитация
- ЛФК;
- Массаж;
- Физиотерапия;
- Ванночки с теплой водой и лечебными травами;
- Плавание в бассейне;
- Ношение специальной стельки не менее 1 года;
- Ношение ортопедической обуви или супинатора;
- Ношение ортеза не менее 6-8 месяцев.
https://youtube.com/watch?v=hqTHVs68MmY
Вопрос-ответ
Сколько заживает перелом ладьевидной кости?
Лечение: При подтверждении перелома ладьевидной кости без смещения, в качестве лечения, как правило, применяется иммобилизация (которая в наше время осуществляется при помощи термопластичных материалов) на срок обычно 4-8 недель, в некоторых случаях – дольше.
Что будет, если сломать ладьевидную кость?
При переломе может нарушаться кровоснабжение проксимального ладьевидной кости. Частое осложнение – развитие остеонекроза, даже при идеальном первоначальном лечении. Он может быть причиной нетрудоспособности и развития дегенеративного артрита.
Сколько ходить в гипсе при переломе ладьевидной кости?
Если выявлен перелом, то продолжают иммобилизацию гипсовой лонгетой 4−5 недель (в целом — 6 недель). За этим следует иммобилизация короткой гипсовой повязкой для большого пальца, которая продолжается до тех пор, пока не станут очевидными клинические и рентгенологические признаки сращения.
Как лечить ладьевидная кость?
Лечение перелома ладьевидной кости Свежие переломы без смещения можно лечить без операции. Срок иммобилизации составляет не менее 10 недель. При наложении повязки фиксируют лучезапястный сустав и большой палец до межфалангового сустава. Другой способ лечения перелома без смещения – чрезкожное проведение винта по спице.
Советы
СОВЕТ №1
При подозрении на перелом ладьевидной кости немедленно обратитесь к врачу. Ранняя диагностика и правильное лечение помогут избежать осложнений и ускорить процесс восстановления.
СОВЕТ №2
Следуйте рекомендациям врача по реабилитации. После снятия гипса или шины важно выполнять специальные упражнения для восстановления подвижности и силы в запястье.
СОВЕТ №3
Используйте лед и противовоспалительные препараты для уменьшения отека и боли в первые дни после травмы. Это поможет облегчить симптомы и ускорить процесс заживления.
СОВЕТ №4
Обратите внимание на свою диету. Употребление продуктов, богатых кальцием и витамином D, поможет укрепить кости и ускорить их восстановление после перелома.